Зміст:
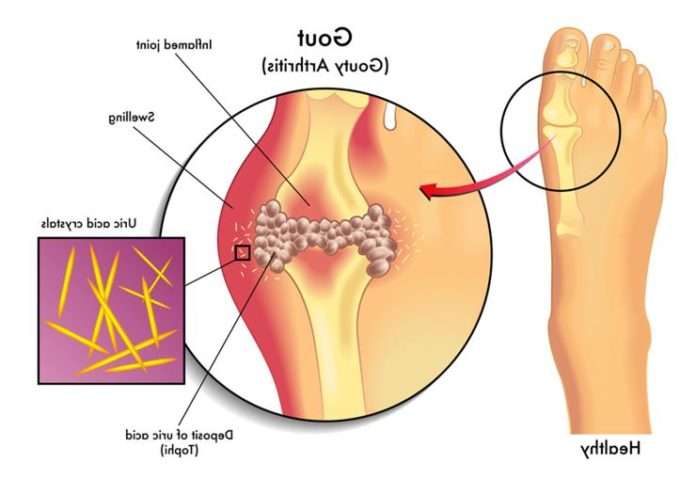
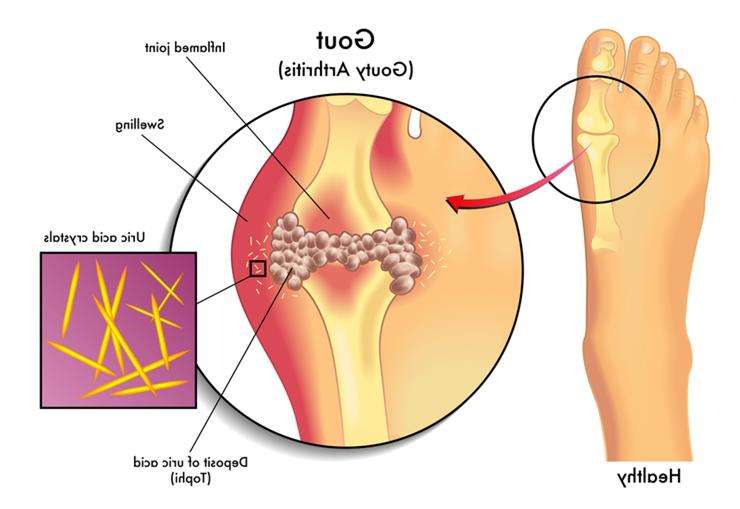
Подагра – захворювання, пов’язане з порушенням обміну пуринових підстав. Призводить до відкладення солей сечової кислоти в суглобах і внутрішніх органах. Основний симптом – періодично виникають напади гострого артриту, формування тофусів (вогнищ ущільнення) на ногах, мочках вух. Терапія в активному періоді медикаментозна, з використанням протизапальних препаратів. Щоб прискорити настання ремісії і збільшити її тривалість, пацієнту рекомендують дотримуватися певних принципів лікувального харчування. Правильно підібрана дієта при подагрі дозволяє істотно підвищити якість життя хворого, скоротити кількість нападів хвороби, зменшити ризик незворотного ураження нирок, центральної нервової системи, опорно-рухового апарату.
Дієта при подагрі
Зміст
Цілі і принципи корекції раціону
Основною метою дієтичного харчування у пацієнтів, які страждають на подагру, є зниження концентрації сечокислих комплексів у плазмі крові. Продукти, які вживає хворий, повинні бути підібрані таким чином, щоб жоден з них не містив понад 150 мг пуринів на 100 г ваги. Хворому показаний стіл №6 за Певзнером. Лікувальний раціон найбільш ефективний, якщо дотримуються такі принципи:
Крім сказаного, потрібно дотримання питного режиму. Якщо відсутні протипоказання з боку серцево-судинної системи, хворий повинен вживати близько 2-2,5 літрів рідини в день. Рекомендовані гідрокарбонатні мінеральні води. Це сприяє олужненню внутрішнього середовища, зниженню кислотності.
Харчування при загостренні
На стадії підвищеного вмісту сечової кислоти в крові і рецидиву патології обмеження раціону найбільш значущі. Загальна добова кількість білків повинно утримуватися в межах 70 г, жирів – 80 г, вуглеводів – 240 р. Калорійність раціону – 1950-2000 ккал. Режим харчування – чотири рази на добу в проміжках слід вживати рідину. Температура страв звичайна, 55-60°C для гарячих страв і 15°C для холодних. Необхідність у цілеспрямованому термічному щажении немає. Краще, якщо консистенція їжі буде рідкої або кашоподібної. Рекомендовані до вживання наступні продукти:
- молоко;
- молочнокислі напої;
- соки овочеві;
- соки на основі цитрусових;
- рідкі каші;
- перетерті фрукти;
- рибна ікра;
- томатний соус.
При наявності клінічних проявів хвороби людині не можна вживати продукти, які допускаються на етапі ремісії. Необхідна відмова від твердих страв, випічки, м’яса і риби у будь-яких варіантах, яєць, солодощів, прянощів, олії. Потреба в білках тварин задовольняється виключно за рахунок молочних субстанцій. Обмеження потрібно дотримуватися протягом усього часу нападу. У середньому на це потрібно 5-7 днів. Після стихання запального процесу на ногах до звичайного раціону поступово повертаються. Перехід займає 2-3 дні.
Дієта при підвищеній сечової кислоти
Харчування при ремісії
Дотримання дієти при подагрі необхідно і при відсутності яскравих симптомів. Обмеження в цьому випадку не настільки жорсткі, як під час загострень. Однак вони повинні дотримуватися неухильно. Основна вимога – повне виключення з раціону м’яса молодих тварин, яке містить максимальну кількість пуринів. Їх концентрація може досягати 1000 мг на 100 г, що багаторазово перевищує допустимі показники. Також категорично протипоказані м’ясні екстракти, скумбрія, сардина, нутрощі великої рогатої худоби (печінка, нирки, мозок), алкогольні напої.
Стіл №6 передбачає вживання 100 г білків і жирів, 450 г вуглеводів щодоби. Сумарна харчова цінність добового меню – 3200 ккал. Об’єм рідини – 1,5–2 літра, якщо це не суперечить лікування інших наявних у людини захворювань. У список того, що можна пацієнту, входять:
- кефір;
- щі зі свіжої капусти;
- гречана каша;
- омлет;
- хліб житній;
- фруктовий джем;
- рослинна олія;
- лимон або апельсин;
- пюре картопляне;
- рибне суфле;
- хлібні злаки;
- яйця;
- сир;
- дієтичне м’ясо в кількості не більше 120 г на добу.
Рівень пуринових підстав найбільш низький в таких виробах, як крупи, овочі, мед, горіхи, помідори. Їх можна їсти практично без обмежень. Свинячий шпик, квасоля, шпинат, щавель, гриби містять від 50 до 150 мг речовини, що слід враховувати при складанні меню.
Для зниження ваги
Зменшення маси тіла рекомендовано пацієнтам з гиперстеничным і нормостеничным статурою. Калорійність раціону необхідно знизити до 30 калорій на кілограм ваги. Важливо, щоб схуднення відбувалося поступово, не більше одного кілограма за місяць. Це дозволить забезпечити прийнятний рівень утворення кетонових тел. При різко вираженому нестачі харчової цінності продуктів їх синтез перевищує допустимі межі. Дієта виключає або значно обмежує споживання хлібобулочних виробів. Заборонені продукти: хліб, пиріжки, піца, торти, ватрушки, тістечка, цукор, цукерки, солодкий джем, варення і т. д. Стіл повинен складатися на основі компонентів:
- нежирний сир;
- кефір;
- овочі;
- фрукти.
Корекція ваги не обмежується низькокалорійним харчуванням. Пацієнт повинен вести активний спосіб життя, займатися фізкультурою за індивідуально розробленою програмою. В іншому випадку обмеження в харчуванні виявляться занадто суворими, що знизить прихильність людини до проведеної терапії.
Зразкове меню на тиждень
Пацієнти, які страждають на подагру, повинні точно знати, що можна і що допустимо вживати в їжу. Краще, якщо людина буде чітко розписувати свій раціон на порівняно великий період часу. Зазвичай харчування розробляється на один тиждень. Наявна схема може використовуватися на протязі декількох місяців, після чого набір страв повністю змінюють або перемішують по днях. При підвищеному рівні сечової кислоти тижнева схема живлення може виглядати наступним чином:
Понеділок:
- Сніданок №1: запіканка, кава з молоком.
- Сніданок №2: запечене яблуко.
- Обід: овочевий суп, хліб, відвар шипшини.
- Полуденок: кисіль з фруктів.
- Вечеря: голубці, кефір.
Вівторок:
- Сніданок №1: сир, чай, хліб.
- Сніданок №2: апельсин.
- Обід: пісні щі, хліб, зелень.
- Полуденок: каша гречана.
- Вечеря: кефір, морквяне пюре.
Середа:
- Сніданок №1: яйце, фруктовий сік.
- Сніданок №2: мармелад, мінеральна вода.
- Обід: овочевий борщ, хліб житній, чай.
- Полуденок: молочний кисіль.
- Вечеря: сухофрукти, варення.
Четвер:
- Сніданок №1: салат з огірків, шипшина.
- Сніданок №2: апельсинова вичавка.
- Обід: картопляний суп, морс.
- Полуденок: груша.
- Вечеря: омлет, курага, чай з лимоном.
П’ятниця:
- Сніданок №1: відварна буряк, чорничний сік.
- Сніданок №2: кефір.
- Обід: перловий суп, чай.
- Полуденок: молоко, хліб.
- Вечеря: морквяні котлети.
Субота:
- Сніданок №1: рисова каша, кава.
- Сніданок №2: кавун.
- Обід: суп, кисіль молочний.
- Полуденок: свіжий огірок.
- Вечеря: кефір, хліб.
Неділя:
- Сніданок №1: яйце некруто зі сметаною і чаєм.
- Сніданок №2: виноград.
- Обід: капустяні котлети, суп з ячної крупи, сік.
- Полуденок: запіканка.
- Вечеря: млинці, кисле молоко.
Наведений раціон не є повним. У нього можуть бути додані будь-які складові зі списку того, що дозволено пацієнту. Необхідно стежити, щоб загальна калорійність страв і вміст в них пуринових підстав не виходили за межі встановлених обмежень.
Що можна, а що не можна при подагрі
Способи приготування їжі
Страви можуть бути приготовані на пару або запечені. Такий підхід дозволяє забезпечити оптимальні смакові якості продукту, при цьому зберігаючи його корисні властивості. Їжа, оброблена таким способом, передбачає щадний режим для пацієнтів, які мають супутні діагнози гастроентерологічного профілю. Варка допустима, однак, якщо таким способом готується м’ясо або риба, бульйон зливається. Справа в тому, що в процесі обробки в нього переходить близько 50% пуринів, що містяться у тварин м’язових волокнах.
Правильне харчування – одна з основних складових терапії подагри на ногах. Людина, що не дотримується необхідних умов складання раціону, набагато частіше страждає рецидивами хвороби навіть при адекватно підібраної фармакологічної терапії. Відмова від правильного харчування при загостренні сприяє посиленню симптоматики та збільшення часу, необхідного для відновлення. Докладну інформацію про те, що можна і що необхідно їсти, пацієнт отримує у свого лікуючого лікаря. Тому при перших ознаках патології слід звернутися за допомогою до профільного фахівця, який грамотно підбере дієту і призначить лікування.
Читайте також: подагра у жінок, симптоми і лікування